اختلال کندن پوست
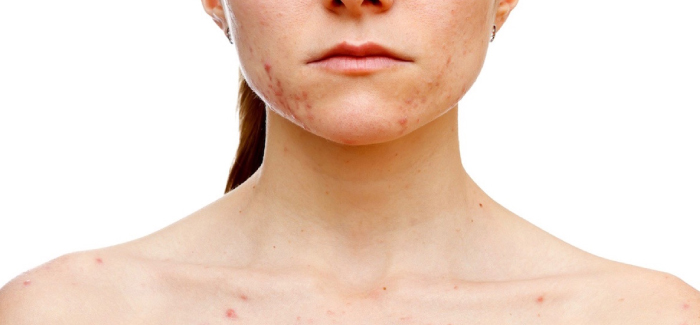
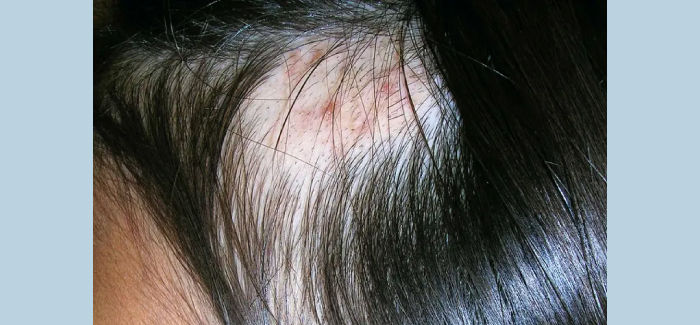
اختلال کندن پوست (Excoriation Disorder / Skin-Picking Disorder / Skin-Picking Disorder) با کندن یا خراشدادن مکرر پوست مشخص میشود که به ایجاد ضایعات پوستی میانجامد. درمان شامل آموزش وارونهسازی عادت، تعدیلکنندههای گلوتامات و/یا مهارکنندههای بازجذب انتخابی سروتونین (SSRIs) است.
علائم و نشانهها
بیماران مبتلا به اختلال کندن پوست (Excoriation Disorder) بهطور مکرر پوست خود را میکَنند یا میخراشند. این رفتار بهدلیل نگرانیهای ظاهری یا سلامتی (برای مثال، تلاش برای برداشتن ضایعهای که از نظر زیبایی ناخوشایند یا احتمالاً سرطانی تلقی میشود) ایجاد نمیشود. برخی بیماران پوست سالم را میکَنند؛ برخی دیگر ضایعات خفیف مانند پینه، جوش یا دَلَمه را هدف قرار میدهند.
در بعضی بیماران، کندن پوست نسبتاً خودکار و بدون آگاهی کامل رخ میدهد؛ در حالی که در برخی دیگر، فرد آگاهانه این کار را انجام میدهد. این رفتار بهدنبال وسواسها یا نگرانی درباره ظاهر (که میتواند از علائم اختلال بدریختانگاری بدن باشد) نیست. با این حال، کندن پوست ممکن است با احساس تنش یا اضطراب آغاز شود که با انجام رفتار کاهش مییابد و اغلب با احساس رضایت یا لذت همراه است.
کندن پوست اغلب در دوره نوجوانی شروع میشود، هرچند ممکن است در سنین مختلف آغاز گردد. در هر زمان مشخص، حدود ۲ تا ۳ درصد افراد به این اختلال مبتلا هستند و ۶۰ تا ۷۵ درصد آنان زن هستند.
الگوهای کندن پوست و رفتارهای همراه
کندن پوست معمولاً مزمن است و در صورت عدم درمان، علائم آن دورههای تشدید و فروکش دارد. نواحی درگیر ممکن است در طول زمان تغییر کنند. الگوهای کندن پوست بین بیماران متفاوت است؛ برخی نواحی متعدد (گاهی همراه با اسکار) دارند و برخی تنها بر چند ضایعه محدود تمرکز میکنند. بسیاری از بیماران تلاش میکنند ضایعات را با لباس یا آرایش پنهان کنند.
کندن پوست ممکن است با طیفی از رفتارها یا آیینها همراه باشد. بیماران ممکن است با دقت بهدنبال نوع خاصی از دَلَمه بگردند، اصرار داشته باشند آن را به شیوهای خاص (با انگشتان یا ابزار) جدا کنند و حتی پس از جدا شدن، آن را گاز بگیرند یا ببلعند. بیماران مبتلا به این اختلال بارها تلاش میکنند کندن پوست را متوقف یا کمتر کنند، اما ناتوان میمانند.
بسیاری از بیماران بهدلیل ظاهر ضایعات یا ناتوانی در کنترل رفتار، احساس شرم یا خجالت میکنند و ممکن است از موقعیتهای اجتماعی که احتمال دیدهشدن ضایعات وجود دارد، اجتناب کنند. آنان معمولاً این رفتار را در حضور دیگران انجام نمیدهند (جز شاید در حضور اعضای خانواده). این اجتناب میتواند به اختلال در کارکردهای شغلی یا تحصیلی بینجامد.
برخی بیماران ممکن است پوست دیگران را نیز بکنند. بسیاری از آنان همزمان دچار سایر رفتارهای تکراری متمرکز بر بدن مانند کندن مو یا جویدن ناخن هستند و ممکن است اختلال وسواس فکریـعملی یا اختلال افسردگی اساسی نیز داشته باشند. در موارد شدید، کندن پوست میتواند باعث اسکار، عفونت، خونریزی شدید و حتی سپسیس شود.
تشخیص اختلال کندن پوست
ارزیابی روانپزشکی اساس تشخیص است و معمولاً ارزیابی پزشکی عمومی برای علل دیگر ضروری است.
بر اساس DSM-5-TR، معیارهای تشخیصی شامل موارد زیر است:
- ضایعات پوستی قابل مشاهده ناشی از کندن مکرر (که ممکن است با لباس یا آرایش پنهان شوند)
- تلاشهای مکرر ناموفق برای کاهش یا توقف کندن پوست
- ناراحتی قابلتوجه و/یا اختلال در کارکرد ناشی از این رفتار
کندن پوست نباید ناشی از اثرات فیزیولوژیک مواد (مانند کوکائین یا محرکها) یا یک بیماری طبی دیگر (مانند گال) باشد و همچنین نباید با اختلال روانی دیگری بهتر توضیح داده شود (برای مثال، هذیانها یا توهمات لمسی در اختلالات روانپریشی، یا تلاش برای اصلاح نقص ادراکشده در اختلال بدریختانگاری بدن). ناراحتی میتواند شامل احساس شرم یا خجالت باشد (مثلاً بهدلیل از دستدادن کنترل رفتار یا پیامدهای زیباییشناختی ضایعات پوستی).
درمان اختلال کندن پوست
- درمان شناختیـرفتاری (بهطور خاص، آموزش وارونهسازی عادت)
- اناستیلسیستئین (NAC) یا ممانتین (تعدیلکنندهها/مهارکنندههای گلوتامات)
- گاهی SSRIs یا کلومیپرامین
درمان شناختیـرفتاریِ متناسب با علائم اختصاصی این اختلال، رواندرمانی انتخابی است. آموزش وارونهسازی عادت که عمدتاً رفتاری است، بیشترین پشتوانه پژوهشی را دارد و شامل موارد زیر است:
- آموزش آگاهی (مانند خودنظارتی و شناسایی محرکها)
- کنترل محرک (تغییر موقعیتها؛ برای مثال، اجتناب از محرکها برای کاهش احتمال آغاز کندن)
- آموزش پاسخ رقیب (جایگزینی رفتارهایی مانند مشتکردن دست، بافتنی یا نشستن روی دستها بهجای کندن پوست)
تعدیلکنندهها/مهارکنندههای گلوتامات یعنی NAC و ممانتین ممکن است شدت علائم را کاهش دهند و بهطور فزایندهای بهعنوان درمان دارویی خط اول در نظر گرفته میشوند. در کارآزماییهای تصادفی کوچک، NAC و ممانتین نسبت به دارونما کاهش معنادارتری در علائم ایجاد کردند.
SSRIs ممکن است برای افسردگی یا اختلالات اضطرابی همبود مفید باشند و شواهد محدودی نیز حاکی از آن است که این داروها میتوانند کندن پوست را کاهش دهند.
نکات کلیدی
- در اختلال کندن پوست (Excoriation Disorder / Skin-Picking Disorder / Skin-Picking Disorder)، کندن پوست ناشی از وسواسها یا نگرانیهای ظاهری نیست؛ بلکه اغلب با تنش یا اضطراب آغاز میشود که با کندن پوست کاهش یافته و سپس احساس رضایت ایجاد میکند.
- بیماران تلاش میکنند کندن پوست را متوقف یا کمتر کنند، اما موفق نمیشوند.
- این اختلال موجب ضایعات پوستی قابل مشاهده میشود (هرچند ممکن است با لباس، مو یا آرایش پنهان شوند).
- درمان شامل CBT مبتنی بر وارونهسازی عادت و/یا NAC، ممانتین یا یک SSRI است.






پاسخها